Osteoporosi
Uno sguardo luminoso allieta il cuore; una notizia lieta rianima le ossa
Libro dei Proverbi
Il tessuto osseo subisce un continuo rinnovamento strutturale, chiamato RIMODELLAMENTO OSSEO, che prevede la rimozione di tessuto danneggiato o vecchio (riassorbimento) ad opera degli osteoclasti e la sostituzione di questo mediante deposizione di nuova matrice ossea da parte degli osteoblasti.
In individui normali (di solito giovani) questi due processi sono perfettamente bilanciati. Se il riassorbimento prevale sulla deposizione si ha una condizione caratterizzata dalla riduzione di massa ossea e si parla di osteopenia o osteoporosi a seconda della gravità della patologia.
L’OSTEOPENIA è una condizione molto frequente visto che l’osso contribuisce a fornire i minerali (calcio, magnesio, fosfati etc.) utili per produrre energia nell’organismo, per far funzionare al meglio i nostri enzimi, per bilanciare il pH corporeo. Una maggiore richiesta da parte dell’osso si verifica in condizioni di intensa attività fisica o di malnutrizione o di elevato stress cronico.
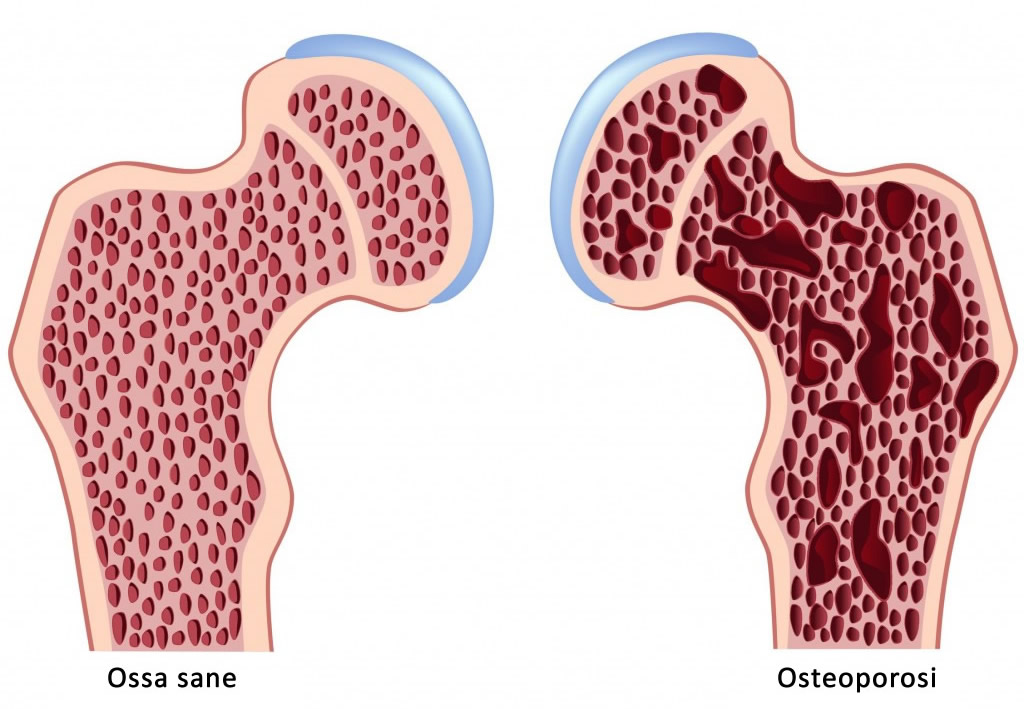
L’OSTEOPOROSI è caratterizzata non solo dalla riduzione della massa ossea (alterazione quantitativa) ma anche da alterazioni qualitative della micro- e macroarchitettura dell’osso. Tutto questo si traduce in una riduzione della resistenza ossea che porta ad un incremento del rischio di fratture da fragilità da traumi anche lievi.
Questo elemento fondamentale (la riduzione della QUALITA’ DELL’OSSO) è spesso trascurato; in realtà ciò spiega perchè molti soggetti sviluppano una frattura in presenza di una densità minerale ossea nella norma o solo lievemente ridotta.
L’osteoporosi non presenta segni o sintomi finché non si verifica una frattura; pertanto è spesso definita una “malattia silente”.
Si distinguono:
OSTEOPOROSI PRIMITIVA che si verifica dopo la menopausa o con l’avanzare dell’età.
OSTEOPOROSI SECONDARIA dovuta a malattie o all’uso cronico di farmaci.
Numerose malattie sono associate all’osteoporosi: ipertiroidismo, iperparatiroidismo, diabete mellito, iperprolattinemia, alcolismo, celiachia, morbo di Crohn e colite ulcerosa, malattie reumatologiche (artrite reumatoide etc.), AIDS, depressione, sclerosi multipla, anoressia nervosa, amenorrea, malattie renali croniche e molte altre.
Tanti farmaci (in particolare se assunti per lunghi periodi) sono associati all’osteoporosi: cortisonici, alcuni antidepressivi, i farmaci “protettori dello stomaco”, alcuni diuretici, anticoagulanti, antiepilettici, chemioterapici.
FATTORI DI RISCHIO PER OSTEOPOROSI E/O FRATTURE DA OSTEOPOROSI
Basso BMI (indice di massa corporea)
Fumo di sigaretta (attivo e passivo)
Abuso di alcolici
Carenza di vitamina D
Scarsa attività fisica
Storia familiare di osteoporosi
Ridotta assunzione di calcio
Eccessiva assunzione di sodio
Uso di farmaci (vedi sopra)
Malattie associate all’osteoporosi (vedi sopra)
Menopausa precoce
Immobilizzazione
In condizione di infiammazione cronica nel rimodellamento osseo prevale l’azione degli osteoclasti e quindi il riassorbimento osseo. Gli osteoclasti sono cellule sensibili al richiamo delle citochine infiammatorie (per esempio TNF e IL 6) prodotte in qualsiasi parte del corpo (intestino per esempio, in caso di disbiosi persistente).
In condizione di stress cronico l’organismo produce diversi ormoni (adrenalina, cortisolo, prolattina, paratormone) che a livello osseo fanno prevalere l’azione degli osteoclasti e quindi il riassorbimento osseo.
Oltre all’aumento di questi ormoni, sono importanti i loro ritmi di secrezione: per esempio il cortisolo deve essere prodotto principalmente nella prima parte della giornata. Lo stesso per il sistema nervoso simpatico (adrenalina/noradrenalina) che deve prevalere nelle ore diurne. I nostri ritmi, invece, portano ad una produzione continua di questi ormoni, anche nelle ore serali e notturne con tutte le relative conseguenze.
L’accumulo di AGE all’interno del tessuto osseo determina un osso qualitativamente inferiore, più fragile da un punto di vista meccanico, indipendentemente dalla densità ossea.
L’azione negativa degli AGEs sul processo di rimodellamento del tessuto osseo avviene con diversi meccanismi: tramite interferenza con le cellule deputate a questo (osteoblasti) e attraverso le alterazioni della struttura delle proteine implicate nelle proprietà biomeccaniche dell’osso (in particolare il collagene).
Diversi studi hanno evidenziato che i numerosi batteri intestinali (il cosiddetto microbiota intestinale) possono influenzare il metabolismo osseo attraverso diversi meccanismi:
– Il sistema delle citochine (particolare componenti del sistema immunitario) e quindi dell’infiammazione
– il sistema della serotonina (prodotta per la maggior parte a livello intestinale)
– influenzando i livelli degli estrogeni (deconiugati a livelli intestinale).
Il microbiota intestinale contribuisce inoltre a creare un corretto ambiente intestinale che favorisce l’assorbimento di sostanze utili all’osso: calcio, magnesio, vitamina D, Vitamina K etc. Quest’ultima vitamina (K) è prodotta dallo stesso microbiota intestinale!
Nell’uomo è riconosciuto che diverse malattie intestinali (celiachia, morbo di Crohn, colite ulcerosa) aumentano il rischio di osteoporosi.
I metalli tossici, ubiquitari nell’ambiente (aria, acqua cibo etc.) che si accumulano nel tempo nel nostro organismo possono contribuire all’insorgenza dell’osteoporosi; i metalli maggiormente interessati sono alluminio, piombo e cadmio.
Per maggiori informazioni sui metalli tossici clicca qui.
Anche se l’osteoporosi interessa il tessuto osseo, i muscoli sono coinvolti e svolgono una funzione importante sia nella prevenzione che nella cura della malattia.
Ossa e muscoli hanno una derivazione embriologica comune (il mesoderma) e quindi un significato funzionale che li accomuna nello sviluppo neuro-psicomotorio di ogni individuo. Ciò vuol dire che il loro stato di salute è interdipendente: l’attività e lo stato di salute dell’uno influenza quello dell’altro e viceversa.
Si definisce SARCOPENIA una progressiva e generalizzata perdita della massa muscolare e riduzione della forza muscolare; condizione molto frequente oggi non solo nell’anziano.
La sarcopenia danneggia lo scheletro aumentando il rischio di fratture attraverso vari meccanismi in parte legati alla ridotta stimolazione meccanica del muscolo sul tessuto scheletrico e in parte legati alla perdita della produzione di miochine da parte del muscolo (come l’irisina e IL-15), che sono in grado di stimolare la mineralizzazione ossea.
Inoltre il declino funzionale dell’apparato muscolare che si osserva nell’anziano, è responsabile della compromissione dell’andatura e dell’equilibrio, ed è correlato con un elevato rischio di cadute e delle loro più temibili conseguenze: le fratture.
Molto spesso nei pazienti con osteoporosi ci sono alterazioni disfunzionali a carico dei muscoli, caratterizzate da un aumento del tono muscolare di base con il risultato di avere dei muscoli costantemente tesi, accorciati e dolenti. Questo determina squilibri della postura e del movimento dato che il corpo mette in atto strategie antalgiche per continuare a muoversi comunque.
In condizioni di sofferenza dell’osso, come per esempio nell’osteoporosi, tali alterazioni muscolari predispongono maggiormente a traumi, peggiorano il rimodellamento osseo poiché creano un ostacolo al microcircolo, all’irrorazione e al nutrimento dei tessuti articolari e peri-articolari.
Tra le più frequenti alterazioni posturali c’è l’accentuazione della cifosi dorsale: questa determina un aumento del carico sui corpi vertebrali e comporta una progressiva perdita dell’elasticità muscolo-legamentosa. Tale processo può essere alla base dell’insorgenza di microfratture e di stati di contrattura muscolare locali che spiegano, almeno in parte, il dolore vertebrale cronico spesso associato all’osteoporosi.
Quindi la rigidità dei muscoli arriva a provocare una tale compressione sulle vertebre più fragili da farle cedere: si hanno i cosiddetti “crolli vertebrali”; le vertebre più frequentemente interessate sono quelle dorsali e le prime lombari, meccanicamente più sollecitate.
DIAGNOSI DI OSTEOPENIA E OSTEOPOROSI
E’ importante come sempre l’ANAMNESI per conoscere la storia familiare del paziente, le sue abitudini alimentari, i farmaci che eventualmente assume.
L’ESAME OBIETTIVO del paziente fornisce al medico ulteriori informazioni (postura, contratture etc.).
Va esclusa una causa secondaria di osteoporosi e vanno eseguiti ESAMI specifici (calcio, vitamina D, paratormone etc.).
La diagnosi di osteopenia o di osteoporosi si basa sulla misurazione della densità minerale ossea (BMD) attraverso STRUMENTI che utilizzano la tecnica DXA: non va dimenticato che l’accuratezza della densitometria si riduce in presenza di numerose condizioni interferenti (artrosi, posizione errata del paziente).
Il referto della densitometria segnala un numero (T score) che permette di distinguere più situazioni:
T SCORE compreso tra +2.5 e -1 : normale densità ossea
T SCORE compreso tra -1 e -2.5: osteopenia
T SCORE inferiore a -2.5 osteoporosi
Da sottolineare che questo numeretto (T score) deve essere inserito in una VALUTAZIONE CLINICA COMPLESSIVA del paziente poiché altri fattori, sia scheletrici che extra-scheletrici, condizionano il rischio di frattura del singolo soggetto e la decisione di intraprendere o meno un trattamento.
Nel nostro studio attraverso l’esame impedenziometrico che dura pochi secondi ricaviamo una serie di parametri utili per inquadrare meglio il paziente, compreso il T-score che si è visto essere sovrapponibile a quello misurato con la densitometria DXA. Non usando radiazioni si può ripetere più volte nei vari controlli. Lo stesso strumento fornisce un altro parametro importante: S-SCORE per valutare la presenza di sarcopenia.
TERAPIA
Prevede l’intervento sui diversi fattori sopra-discussi; la terapia parziale solo su uno o pochi aspetti (es. solo su alimentazione o solo su attività fisica o semplicemente l’assunzione di un farmaco) difficilmente produce risultati apprezzabili.
Abolizione del FUMO
ALIMENTAZIONE CORRETTA: adeguato introito di acqua (l’idratazione è fondamentale per l’osso), di calcio (che non è presente solo nel latte e i suoi derivati!) e altri minerali, di proteine. Molto utili la frutta e la verdura cruda, perché essendo alcaline tendono a compensare un ambiente acido che ha effetti negativi sulle preservazione dell’osso.
VITAMINA D: ha un ruolo essenziale nella salute dell’uomo, non solo dell’osso, da sempre considerato il target principale. Essa mantiene il trofismo e l’efficienza contrattile dei muscoli, favorisce l’assorbimento del calcio contenuto negli alimenti e molto altro.
Negli esseri umani il contributo dell’apporto alimentare di vitamina D è marginale; essa è sintetizzata a livello della pelle per trasformazione del precursore in vitamina D grazie all’azione dei raggi solari ultravioletti (esposizione solare). La sintesi cutanea dipende dal fototipo, si riduce con gli anni ed è totalmente abolita dall’uso di creme solari con fattore di protezione maggiore di 15. La vitamina D prodotta a livello cutaneo deve essere attivata nel fegato e poi nel rene.
Per tutti questi motivi va assunta sotto forma di supplementi, previo dosaggio del suo valore nel sangue.
INTEGRAZIONE PERSONALIZZATA: minerali (come il calcio, magnesio, silicio), Vitamina K, Vitamina C e altri nutrienti di supporto alla matrice ossea (si trascura che il calcio e gli altri minerali si depositano in una matrice fatta di collagene).
AVERE UN BUON INTESTINO attraverso un’alimentazione che non crei problemi intestinali (meteorismo, diarrea etc.) e se necessario una terapia mirata per il riequilibrio del microflora intestinale (con fermenti lattici e non solo…).
Mangiare tanto latte e latticini/formaggi (come consigliato per curare l’osteoporosi) può avere un effetto controproducente sull’osso per svariate ragioni, tra le quali le alterazioni della flora intestinale (con relativo peggioramento dell’infiammazione sistemica) nei numerosissimi soggetti con intolleranza a questi alimenti.
MANTENERE UN PESO E COMPOSIZIONE CORPOREA OTTIMALE: il sottopeso si associa ad un’aumentata perdita ossea e al rischio di fratture. Al contrario il sovrappeso e l’obesità comportano uno stimolo meccanico negativo per le strutture ossee; inoltre l’eccesso di grasso contribuisce allo stato infiammatorio cronico deleterio per l’osso.
Al di là del numero che ci indica la bilancia è molto più importante conoscere la nostra composizione corporea: quantità di grasso, di muscolo, di acqua, di ossa. L’esame impedenziometrico è utile a questo scopo.
GESTIRE AL MEGLIO LO STRESS
RIDURRE IL PIU’ POSSIBILE L’INFIAMMAZIONE CRONICA
ATTIVITÀ FISICA è noto che periodi anche brevi di immobilizzazione sono deleteri per la massa ossea e viceversa è stato dimostrato che l’attività fisica contribuisce a migliorarla. Durante il movimento il muscolo produce una serie di sostanze (tra le quali l’interleuchina 15) utili per la salute dell’osso.
Le attività fisica che hanno dimostrato di essere più efficaci sono quelle con carico osteo-articolare (salita e discesa delle scale, jogging etc.) e soprattutto le attività di forza o contro-resistenza. Tuttavia sarebbe utile la combinazione di diverse attività (aerobica, forza, esercizi propriocettivi) capaci di agire sui diversi aspetti legati alla salute dell’osso compresi il trofismo muscolare e il controllo dell’equilibrio per prevenire cadute e fratture.
Per questo, ci si deve rivolgere a un personal trainer esperto per impostare un programma di esercizi creato su misura delle proprie esigenze.
ATTIVITA’ SU MUSCOLI E POSTURA L’attività muscolare (che sia indotta dall’esterno attraverso l’intervento di un terapista o sia effettuata in via autonoma dal soggetto) deve avere la finalità di riprogrammare l’interazione tra le strutture neuro-muscolari periferiche (recettori muscolari, tendinei e articolari etc.) e il sistema nervoso centrale.
L’osteoporosi provoca uno stato di costante attenzione da parte del sistema nervoso centrale, poiché la fragilità delle strutture di sostegno induce un aumento del tono muscolare di base per compensare la mancanza di stabilità dell’impalcatura scheletrica; ciò altera i normali scambi biochimici e informativi tra recettori periferici muscolari e articolari determinando un quadro clinico in cui rigidità, dolore, infiammazione delle articolazioni, perdita di forza e tono muscolare, possono raggiungere livelli di intensità e gravità diversi.
L’intervento fisioterapico deve avere come obiettivo una normalizzazione del tono muscolare; manualmente è possibile ridare alla muscolatura la lunghezza e l’elasticità necessaria per rompere il circolo vizioso dolore-contrattura-infiammazione-dolore.
Funzionalmente i muscoli sono organizzati in unità funzionali che interagiscono influenzandosi reciprocamente; queste unità funzionali o catene muscolari in presenza di un problema muscolare o osteo-articolare, si adattano funzionalmente e morfologicamente per consentire al sistema di continuare a funzionare. Il risultato sono i “compensi”, alterazioni a monte e valle del problema.
Intervenendo manualmente sui compensi si risale via via al problema primario, e in questo percorso si rimodulano le informazioni che dalla periferia vanno al sistema nervoso centrale. Lo scopo è quello di normalizzare il tono muscolare delle catene muscolari in modo che non ci sia sollecitazione eccessiva sulle ossa e sulle strutture di sostegno le quali non reggendo tale pressione possono collassare.
USO DI FARMACI: quando necessari. Da sottolineare che l’efficacia della terapia farmacologica può essere compromessa nei soggetti con carenza di vitamina D e insufficiente apporto di calcio.
Dott. Vito Causarano
Medico chirurgo
Specialista in Medicina Interna
(con il contributo del dott. Raffaele Biccari – fisioterapista)

